Novo exame de sangue para Câncer Colorretal: O Que a ciência já sabe e o que ainda precisamos discutir

Como já discutimos em outras publicações: o câncer colorretal é o segundo tipo de tumor maligno mais diagnosticado no Brasil, e uma de suas características mais preocupantes é a tendência de ser detectado tardiamente. De acordo com o Instituto Nacional de Câncer (INCA), estima-se que mais de 45 mil novos casos sejam diagnosticados anualmente no país. E a maioria deles, infelizmente, em estágios avançados, quando as chances de cura já são significativamente menores. É nesse contexto que uma novidade científica ganhou destaque mundial em 2024: a aprovação, pela Food and Drug Administration (FDA) dos Estados Unidos, do primeiro exame de sangue para rastreamento do câncer colorretal em pacientes de risco médio. O teste, chamado Shield, foi desenvolvido pela empresa Guardant Health e representa uma mudança relevante na forma como pensamos o diagnóstico precoce desse tumor. Mas, como toda inovação na Medicina, ele precisa ser compreendido com rigor e critério clínico. O que é o exame de sangue Shield para Câncer Colorretal? O Shield é um exame baseado na detecção de DNA tumoral circulante livre (ctDNA) no sangue — fragmentos de material genético liberados por células cancerosas na corrente sanguínea —, além de proteínas associadas ao tumor colorretal. Trata-se do conceito de biópsia líquida aplicado ao rastreamento populacional. Diferentemente da colonoscopia, que exige preparo intestinal, sedação e uma estrutura hospitalar específica, o Shield é realizado com uma simples coleta de sangue em uma consulta de rotina. O material é então enviado a um laboratório especializado para análise. O exame estava disponível nos Estados Unidos por prescrição médica desde 2022 como teste laboratorial desenvolvido. Em julho de 2024, recebeu a aprovação formal da FDA como método de rastreamento primário para indivíduos a partir de 45 anos com risco médio para câncer colorretal; tornando-se o primeiro exame sanguíneo a obter essa classificação regulatória no país. O que diz o Estudo ECLIPSE — a base científica do Shield A aprovação da FDA foi fundamentada nos resultados do estudo clínico ECLIPSE (Evaluation of ctDNA LUNAR Assay In an Average Patient Screening Episode), publicado no New England Journal of Medicine em março de 2024. Trata-se de um dos maiores estudos de rastreamento de câncer colorretal já conduzidos: mais de 20.000 participantes recrutados em comunidades rurais e urbanas, em 37 estados americanos, em mais de 200 centros de pesquisa. Os resultados demonstraram que o Shield identificou corretamente 83% das pessoas com câncer colorretal confirmado, com uma especificidade de 90% para neoplasias avançadas. Em comparação, testes de DNA fecal já estabelecidos apresentam sensibilidade ligeiramente superior, entre 88% e 92%. Isso significa que o exame de sangue para câncer colorretal tem desempenho próximo ao dos testes fecais convencionais para detectar o câncer já instalado, o que é clinicamente significativo. O que o exame de sangue para câncer colorretal não detecta — e por que isso importa Aqui reside um ponto de extrema relevância clínica, destacado tanto pelo estudo ECLIPSE quanto pela revisão publicada em junho de 2025 na Nature Reviews Clinical Oncology por McCabe, Mauro e Schoen: o exame Shield apresenta sensibilidade limitada para a detecção de lesões precursoras avançadas (APLs) — os chamados pólipos de alto risco, que precedem o desenvolvimento do câncer. Segundo os dados do próprio fabricante, o teste detecta apenas cerca de 13% dos pólipos avançados. Isso significa que 87% das lesões precursoras significativas passariam despercebidas por esse exame. Esse dado muda completamente a forma de interpretar o Shield. A colonoscopia não é apenas um método de diagnóstico. Ela permite identificar e remover pólipos antes que se tornem cancerosos, funcionando ao mesmo tempo como rastreamento e como prevenção. O exame de sangue, tal como está, não tem essa capacidade. Além disso, aproximadamente 10% dos resultados positivos no Shield são falsos positivos, exigindo uma colonoscopia de confirmação, com todos os custos, desconfortos e riscos associados a esse procedimento. Colonoscopia vs. Exame de Sangue para câncer colorretal: não é uma disputa, É uma complementaridade Uma das perguntas mais frequentes que recebo no consultório da Waken Clínica é: “Dra. Gilmara, com esse novo exame de sangue, ainda preciso fazer colonoscopia?” A resposta é: depende do contexto clínico de cada paciente; e essa avaliação individualizada é insubstituível. A colonoscopia permanece o padrão-ouro para o rastreamento do câncer colorretal. Ela permite: Já o exame de sangue oferece vantagens distintas: O ponto fundamental, bem articulado pelo Dr. Michael Cecchini, oncologista médico da Universidade Yale, é que “o melhor exame de rastreamento é aquele que o paciente está disposto a realizar”. Dito isso, a escolha do método precisa ser orientada pelo médico com base no histórico, nos fatores de risco e nas preferências do indivíduo. O contexto brasileiro: por que isso é relevante para nós? No Brasil, as taxas de adesão ao rastreamento e exame de sangue para câncer colorretal ainda são muito aquém do recomendado. A maioria das diretrizes nacionais e internacionais recomenda o início do rastreamento a partir dos 45 a 50 anos para a população de risco médio, mas uma parcela expressiva dos brasileiros elegíveis nunca realizou qualquer exame de rastreamento. Os motivos são múltiplos: dificuldade de acesso, medo do procedimento, desconhecimento sobre a importância do rastreamento precoce e ausência de sintomas nas fases iniciais da doença. O câncer colorretal é traiçoeiro justamente por isso: na maioria dos casos, só produz sintomas quando já está em estágios avançados. A sobrevida em cinco anos para o câncer colorretal diagnosticado em fase localizada supera 90%. Quando detectado após disseminação a distância, esse número cai para cerca de 15%. O rastreamento precoce salva vidas — essa é a premissa que não muda. Nesse sentido, a existência de uma alternativa como o exame de sangue tem potencial de ampliar o alcance do rastreamento para grupos que, por diversas razões, resistem à colonoscopia. Isso já foi demonstrado em estudos controlados, nos quais pacientes que haviam recusado tanto a colonoscopia quanto o exame de fezes aceitaram realizar o exame sanguíneo, triplicando as taxas de rastreamento nesse grupo específico. O que diz a evidência mais recente da Nature Reviews Clinical Oncology A revisão publicada em
Bactérias Intestinais e Câncer Colorretal em Jovens: O que um estudo histórico na Nature acabou de revelar
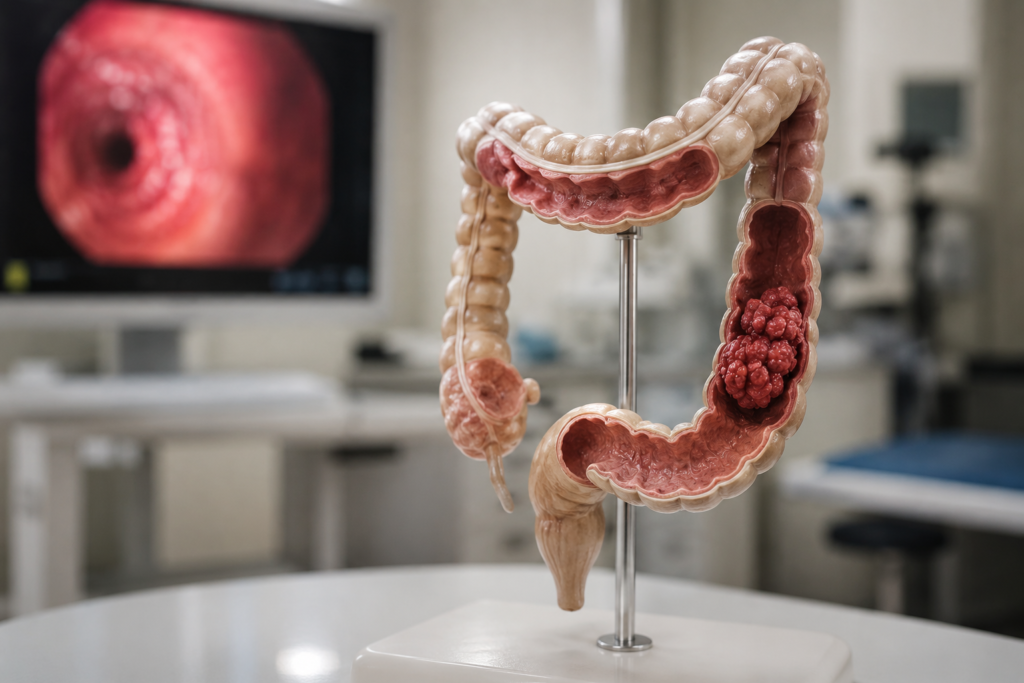
Uma das perguntas que mais me inquietam como Coloproctologista, e que também preocupa crescentemente a comunidade científica global, é: por que o câncer colorretal está aumentando em adultos jovens? Por décadas, esse tumor foi tratado como doença de pessoas acima dos 60 ou 70 anos. Hoje, esse perfil mudou de forma alarmante. Nos últimos 20 anos, a incidência de câncer colorretal em pessoas com menos de 50 anos dobrou em diversos países. Nos Estados Unidos, já representa um em cada cinco novos diagnósticos da doença — um aumento de 11% nessa faixa etária em duas décadas. No Brasil, os dados do INCA apontam tendência semelhante, com diagnósticos cada vez mais frequentes em adultos entre 30 e 49 anos. E o pior: muitos chegam já em estágio avançado, justamente porque nem os próprios pacientes nem os profissionais de saúde associam sintomas como sangramento retal ou dor abdominal persistente a câncer em pessoas jovens. Agora, um estudo publicado em abril de 2025 na revista Nature, o periódico científico mais influente do mundo, oferece uma das respostas mais concretas e perturbadoras que já tivemos para essa questão: uma toxina produzida por bactérias intestinais comuns, chamada colibactina, pode estar deixando uma “marca genética” permanente no intestino de crianças, acelerando em décadas o desenvolvimento do câncer colorretal. A pesquisa, liderada pelo professor Ludmil Alexandrov da Universidade da Califórnia em San Diego e coordenada internacionalmente pela Agência Internacional de Pesquisa em Câncer (IARC/OMS), analisou o sequenciamento completo do genoma de 981 tumores colorretais de pacientes em 11 países de 4 continentes, dentro do projeto Mutographs Cancer Grand Challenge. O Brasil foi um dos países participantes, com pesquisadores brasileiros entre os autores do estudo — profissionais do A.C.Camargo Cancer Center e da Universidade Federal do Rio Grande do Sul, além de pesquisadores ligados ao Hospital de Amor (Barretos) e à PUCRS. O objetivo inicial era entender porque as taxas de câncer colorretal variam tanto entre diferentes países e regiões do mundo. O que os pesquisadores encontraram, entretanto, foi muito além disso; e mudou a forma como entendemos o câncer colorretal de início precoce. A colibactina é uma genotoxina. Isto é, uma substância capaz de causar danos diretamente ao DNA das células. Ela é produzida por cepas de Escherichia coli e outras bactérias que carregam uma região específica do genoma bacteriano chamada ilha de patogenicidade pks. Essas bactérias habitam naturalmente o intestino humano. Estimativas indicam que 20 a 30% da população abriga cepas produtoras de colibactina no microbioma intestinal; e a maioria das pessoas não sabe disso, pois não provoca sintomas diretos. O mecanismo de dano é sutil e acumulativo: ao colonizar o epitélio do cólon, essas bactérias produzem colibactina, que ataca o DNA das células do revestimento intestinal e gera mutações características — as chamadas “assinaturas mutacionais” SBS88 e ID18. O estudo da Nature utilizou sequenciamento completo do genoma para identificar essas assinaturas nos tumores dos pacientes. Assim como a fumaça do cigarro deixa um padrão específico de mutações no pulmão de quem fuma, a colibactina deixa uma impressão genética única no cólon; e essa impressão foi encontrada em proporção muito maior nos tumores de pacientes jovens. A descoberta mais impactante do estudo é sobre o momento em que essas mutações são geradas. A análise do “registro arqueológico” do DNA tumoral, que permite estimar quando determinadas mutações ocorreram ao longo da vida de um indivíduo, indicou que a exposição à colibactina acontece predominantemente antes dos 10 anos de idade. É no intestino da criança que a toxina atua com maior força, deixando marcas genéticas que permanecerão nas células por toda a vida. Esse “golpe precoce” no DNA intestinal parece colocar o organismo de 20 a 30 anos à frente no processo de carcinogênese. Em vez de desenvolver câncer colorretal aos 65 ou 70 anos, que seria o curso esperado para alguém com mutações acumuladas ao longo da vida, essas pessoas chegam ao tumor já aos 35 ou 45 anos. Os dados são contundentes: as assinaturas colibactina (SBS88 e ID18) foram encontradas 3,3 vezes mais frequentemente em pacientes diagnosticados com câncer colorretal antes dos 40 anos do que naqueles diagnosticados após os 70. E quanto mais jovem o paciente ao diagnóstico, maior a prevalência dessas assinaturas. Além disso, o estudo mostrou que a colibactina atua como um evento precoce no desenvolvimento do tumor: as mutações por ela induzidas se encontram predominantemente nas células fundadoras do câncer, e não nas células que surgem posteriormente durante a progressão tumoral. Isso confirma que a exposição à toxina precede e, possivelmente, impulsiona todo o processo de carcinogênese. Um dos mecanismos pelo qual a colibactina pode contribuir para o desenvolvimento do câncer colorretal envolve o gene APC (adenomatous polyposis coli), um dos principais genes supressores tumorais do cólon. Mutações no APC são um dos eventos mais precoces e característicos no desenvolvimento do câncer colorretal. O estudo demonstrou que a assinatura mutacional ID18, gerada pela colibactina, é responsável por aproximadamente 25% das mutações de inserção/deleção no gene APC em pacientes colibactina-positivos. Como as mutações no APC ocorrem tipicamente no início da cadeia de alterações genéticas que leva ao câncer colorretal, um “primeiro acerto” nesse gene durante a infância pode dar ao organismo décadas de vantagem no desenvolvimento tumoral, e resultar em câncer em idades muito mais jovens. O estudo revelou também que as assinaturas de colibactina são mais prevalentes em países com maiores taxas de incidência de câncer colorretal; e especialmente em países com maior incidência de câncer colorretal de início precoce. Essa correlação foi estatisticamente significativa e independente de outros fatores analisados. Os países estudados foram divididos entre aqueles com incidência intermediária, incluindo Brasil, Colômbia, Irã e Tailândia; e países de alta incidência, como Argentina, Canadá, Rússia, Sérvia, República Tcheca, Polônia e Japão (com a maior taxa de incidência padronizada por idade do grupo, de 37 por 100.000 habitantes). O que torna esse dado especialmente relevante para nós, no Brasil, é que nosso país integrou a coorte do estudo. Isso significa que as descobertas têm aplicabilidade direta para o contexto clínico e
Dá para viver com hemorroidas e não operar?
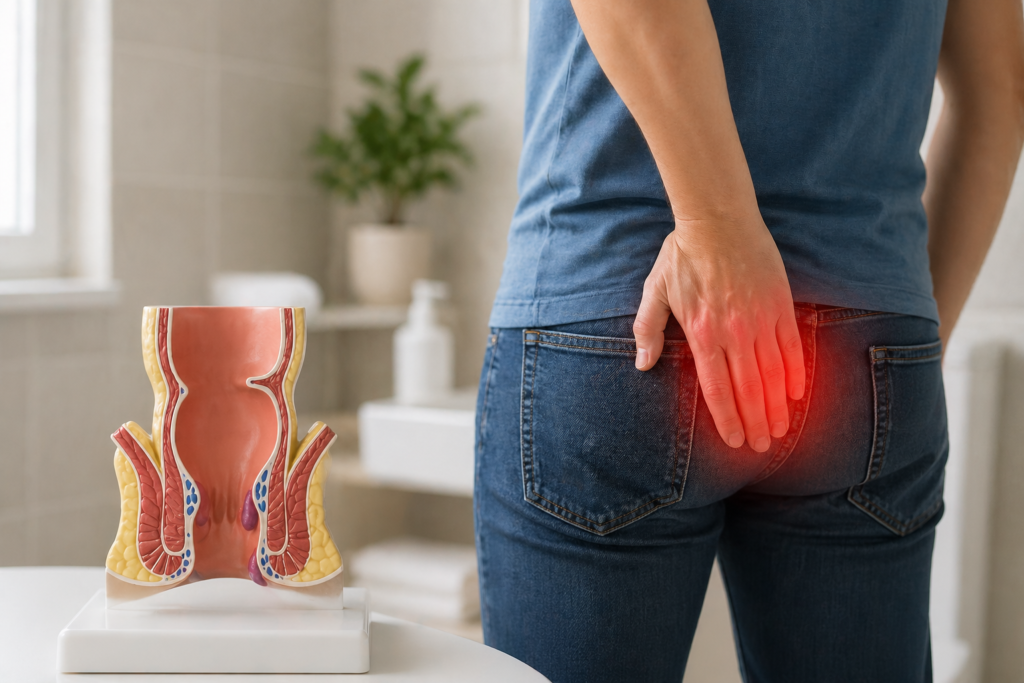
A palavra “hemorroidas” ainda provoca desconforto, não apenas físico, mas emocional. Muitos pacientes chegam ao consultório carregando um misto de vergonha, medo da cirurgia e esperança de que exista uma saída menos invasiva. E, na maioria das vezes, existe. A resposta para a pergunta do título é: sim, em grande parte dos casos, dá para viver com hemorroidas sem precisar operar. Mas essa resposta exige contexto, critério clínico e, acima de tudo, uma avaliação individualizada. O que define se um paciente vai ou não precisar de cirurgia não é o diagnóstico em si, mas o grau da doença, a intensidade dos sintomas e a resposta ao tratamento conservador. Neste artigo, explicamos o que são as hemorroidas, quais os critérios que orientam a decisão terapêutica e por que a cirurgia, quando indicada, não deve ser temida, mas tampouco precipitada. O que são as hemorroidas e por que elas aparecem As hemorroidas são estruturas vasculares normais do canal anal, presentes em todos os seres humanos. Elas fazem parte do mecanismo fisiológico de continência fecal. O problema surge quando esses tecidos se inflamam, aumentam de volume, prolapsam ou sangram, situação que chamamos de doença hemorroidária. Estima-se que cerca de 75% das pessoas terão algum sintoma relacionado às hemorroidas ao longo da vida, tornando-a uma das condições mais prevalentes da medicina. Apesar disso, apenas uma parcela dos afetados precisa de intervenção cirúrgica. Os principais fatores associados ao desenvolvimento da doença incluem: Classificação das hemorroidas: o grau importa A decisão clínica sobre o tratamento é baseada, em grande medida, na classificação do grau de prolapso hemorroidário. O sistema mais utilizado internacionalmente é o de Goligher, que divide as hemorroidas internas em quatro graus: As hemorroidas externas, localizadas abaixo da linha pectínea, têm comportamento diferente e podem causar trombose aguda — situação dolorosa que costuma resolver-se espontaneamente, mas pode demandar procedimento ambulatorial em casos específicos. De modo geral, hemorroidas de grau I e II têm excelente resposta ao tratamento clínico e aos procedimentos minimamente invasivos. Graus III e IV, especialmente quando associados a sintomas intensos, podem requerer abordagem cirúrgica. Quando o tratamento conservador resolve A literatura médica é consistente ao demonstrar que a maioria dos pacientes com doença hemorroidária pode ser manejada de forma não cirúrgica, desde que haja adesão ao tratamento e acompanhamento adequado. As medidas conservadoras incluem: Um estudo publicado no American Journal of Gastroenterology demonstrou que a suplementação com fibras reduz o risco de sangramento hemorroidário em cerca de 50%, evidenciando o papel central da dieta na prevenção e no controle dos sintomas. Os flavonoides micronizados e purificados também têm respaldo em metanálises: revisões sistemáticas confirmam sua eficácia na redução de episódios de sangramento, dor e prolapso em pacientes com doença hemorroidária sintomática. Procedimentos ambulatoriais: entre o conservador e o cirúrgico Para pacientes com sintomas persistentes que não respondem adequadamente ao tratamento clínico, especialmente nos graus I, II e alguns casos de grau III, existem procedimentos ambulatoriais eficazes, realizados sem necessidade de internação e com baixo índice de complicações. Entre os mais utilizados, destacam-se: A escolha do procedimento é personalizada e depende das características clínicas do paciente, da anatomia do canal anal e da experiência do coloproctologista responsável. Quando a cirurgia é realmente necessária A hemorroidectomia cirúrgica, remoção das hemorroidas por via operatória, é indicada em situações específicas, quando os benefícios superam os riscos e quando as alternativas menos invasivas foram esgotadas ou não são aplicáveis. As principais indicações incluem: Um dos maiores medos dos pacientes quando o assunto é cirurgia de hemorroidas é a dor no pós-operatório. E é preciso ser honesto: historicamente, a hemorroidectomia convencional esteve associada a um período de recuperação desconfortável. Mas essa realidade mudou significativamente. As medicações anestésicas e analgésicas, além das técnicas cirúrgicas (obviamente!), evoluíram muito nas últimas décadas. Hoje, o controle da dor pós-operatória é feito com protocolos analgésicos multimodais eficazes, e as próprias abordagens cirúrgicas tornaram-se mais precisas e menos traumáticas. As diferentes estratégias técnicas e dispositivos utilizados nos procedimentos, como energias avançadas, laser, grampeadores permitem menor sangramento intraoperatório, preservação tecidual mais refinada e recuperação consideravelmente mais rápida do que as técnicas convencionais do passado. Estudos publicados nos últimos anos demonstram redução significativa nos escores de dor pós-operatória com as técnicas modernas em comparação às abordagens clássicas. Estudos comparativos indicam que a hemorroidectomia é o tratamento com maior taxa de resolução definitiva da doença (superior a 90%), com baixos índices de recidiva a longo prazo. Quando bem indicada e realizada por um especialista experiente, a cirurgia representa hoje uma opção segura, eficaz e com recuperação muito mais tolerável do que a maioria dos pacientes imagina. Hemorroidas e qualidade de vida: o que os dados mostram Viver com hemorroidas sintomáticas sem tratamento adequado tem impacto real e mensurável sobre a qualidade de vida. Estudos aplicando instrumentos validados como o SF-36 e escalas específicas de saúde anorretal demonstram comprometimento nas dimensões de dor, função física e bem-estar emocional em pacientes com doença hemorroidária não tratada. Por isso, a pergunta correta não é apenas “posso evitar a cirurgia?”, mas “qual é o tratamento mais adequado para o meu grau de doença e para os meus sintomas, de forma que eu possa manter uma boa qualidade de vida?” Muitos pacientes com hemorroidas de grau I e II vivem bem, controlam os sintomas com medidas clínicas e nunca precisam de procedimentos. Outros, com graus mais avançados ou sintomas incapacitantes, evoluem muito melhor após tratamento definitivo, seja ambulatorial ou cirúrgico. Conclusão: a decisão certa começa com uma avaliação adequada Hemorroidas são uma condição frequente, tratável e, em grande parte dos casos, manejável sem cirurgia. O segredo está na avaliação correta do grau de acometimento, na adesão ao tratamento conservador e no acompanhamento por um especialista em Coloproctologia com experiência. Não existe resposta universal para “dá para não operar?”. Existe uma resposta individualizada, construída a partir de uma consulta criteriosa, exame físico adequado e conversa honesta entre médico e paciente sobre as opções disponíveis, seus benefícios e suas limitações. Na Waken Clínica, cada caso é avaliado com rigor técnico, empatia e
Cirurgião oncológico: o que faz, quando procurar e qual a diferença para o oncologista clínico

Quando um paciente ouve a palavra “câncer”, quase sempre o pensamento corre mais rápido que a compreensão. Surgem medo, insegurança e a urgência de fazer algo imediatamente. Mas, em oncologia, agir rápido é importante, e agir certo é indispensável. Nem todo tumor será tratado da mesma forma. Nem toda cirurgia deve ser feita de imediato. Nem todo caso começa com quimioterapia. É justamente nesse ponto que entra a importância do cirurgião oncológico: um especialista treinado para avaliar o tumor com lógica oncológica, respeitando diagnóstico, estágio da doença, possibilidade de cura, controle local e integração com toda a equipe de tratamento. No Brasil, a relevância desse tema é evidente. O INCA estima 781 mil casos novos de câncer por ano no triênio 2026–2028; excluindo o câncer de pele não melanoma, são cerca de 518 mil novos casos anuais. Entre os mais frequentes estão mama, próstata, cólon e reto, pulmão e estômago, doenças em que a cirurgia frequentemente participa do diagnóstico, do estadiamento ou do tratamento. O que é cirurgia oncológica A cirurgia oncológica é a área da Medicina dedicada ao tratamento cirúrgico dos tumores. Segundo o INCA, ela consiste na retirada do tumor por meio de operações no corpo do paciente e, quando indicada, tem como objetivo remover completamente a doença visível. Mas o seu papel vai muito além de “tirar o tumor”. A cirurgia também pode ser fundamental para confirmar o diagnóstico por biópsia, definir a extensão da doença, tratar complicações, controlar sintomas e, em alguns casos, integrar-se a quimioterapia, radioterapia, terapia-alvo ou imunoterapia, de forma planejada. Em outras palavras, o cirurgião oncológico não é apenas um cirurgião que opera pacientes com câncer de forma eventual. Trata-se de um profissional com treinamento específico para lidar com princípios oncológicos essenciais: margens cirúrgicas adequadas, manipulação segura do tumor, avaliação linfonodal, integração com o estadiamento, indicação correta do momento da cirurgia e articulação com a equipe multidisciplinar. O próprio NCI define o surgical oncologist como o cirurgião com treinamento especial para realizar biópsias e outros procedimentos cirúrgicos em pacientes com câncer. Nem todo tumor é câncer, mas nem todo tumor benigno é irrelevante Um ponto importante, abordado no vídeo, é que “oncologia” não significa apenas câncer avançado nem se resume a uma sentença grave. Em Medicina, tumor significa, de forma ampla, um crescimento anormal de tecido. Esse tumor pode ser benigno ou maligno. O tumor maligno é o câncer. Já o benigno não costuma ter comportamento invasivo ou metastático como o câncer, mas isso não significa que seja sempre inofensivo. Dependendo do local, do tamanho e do efeito compressivo sobre estruturas nobres, até tumores benignos podem provocar complicações importantes e, em situações específicas, risco de vida. Esse esclarecimento é valioso porque ajuda a reduzir dois extremos muito comuns: o pânico diante de qualquer “nódulo” e, no lado oposto, a banalização de lesões que “parecem benignas” sem avaliação adequada. O caminho seguro é sempre o diagnóstico preciso, com exame clínico, imagem quando necessário, discussão especializada e, em alguns casos, biópsia. Qual a diferença entre oncologista clínico e cirurgião oncológico Essa é, talvez, a dúvida mais frequente entre pacientes e familiares. O oncologista clínico é o médico que atua principalmente com tratamentos sistêmicos, como quimioterapia, hormonioterapia, imunoterapia e terapias-alvo. Ele acompanha o comportamento biológico da doença, avalia risco de recorrência, resposta aos tratamentos e necessidade de medicações antes ou depois da cirurgia. Já o cirurgião oncológico é o especialista no manejo cirúrgico dos tumores, atuando no diagnóstico, no estadiamento, na ressecção oncológica e, quando necessário, em procedimentos paliativos ou reconstrutivos integrados ao tratamento. Esses profissionais não competem entre si. Eles se complementam. Em muitos casos, o melhor resultado depende justamente da sequência correta entre as etapas. Há tumores em que a cirurgia vem primeiro. Em outros, o ideal é iniciar com tratamento sistêmico ou radioterapia e operar depois. Em alguns cenários, a cirurgia pode nem ser a primeira escolha. Por isso, as diretrizes modernas enfatizam que o plano terapêutico deve ser definido antes de qualquer tratamento não emergencial, dentro de discussão multidisciplinar. Por que a avaliação multidisciplinar faz tanta diferença O tratamento oncológico evoluiu muito justamente porque deixou de ser uma decisão isolada. Hoje, câncer bem tratado é, idealmente, câncer discutido por equipe. Tumor boards e reuniões multidisciplinares ajudam a revisar diagnóstico, estadiamento, sequência terapêutica, necessidade de exames adicionais e indicação do melhor tipo de cirurgia para cada caso. Uma revisão sistemática e meta-análise publicada em 2025 mostrou que a discussão multidisciplinar pode alterar condutas e se associar a melhores desfechos em pacientes com câncer. Outras revisões recentes reforçam que esse modelo tende a melhorar a personalização do cuidado e a consistência das decisões clínicas. Na prática, isso significa algo muito importante para o paciente: não basta operar; é preciso operar a pessoa certa, no momento certo, com a estratégia certa. Em oncologia, o detalhe técnico importa. A extensão da ressecção, o planejamento das margens, a avaliação dos linfonodos, a via de acesso e a integração com tratamentos complementares influenciam diretamente prognóstico, risco de recorrência, complicações e qualidade de vida. O que o cirurgião oncológico faz na prática O papel do cirurgião oncológico pode começar muito antes da cirurgia definitiva. Em alguns casos, ele participa da investigação por meio de biópsias incisionais, excisionais ou procedimentos minimamente invasivos para esclarecer a natureza de uma lesão. Em outros, ele atua no estadiamento cirúrgico, ajudando a determinar a real extensão da doença. E, evidentemente, tem papel central no tratamento curativo de muitos tumores sólidos, quando a retirada completa da lesão é possível e indicada. Além disso, há situações em que a cirurgia é indicada para aliviar sintomas ou tratar complicações, mesmo quando a cura não é o objetivo principal. Obstruções, sangramentos, perfurações, dor refratária ou massas tumorais que comprometem funções vitais podem exigir abordagem cirúrgica em contexto paliativo. Isso também é oncologia de qualidade: oferecer benefício real, com indicação criteriosa, foco em controle de sintomas e respeito aos objetivos do paciente. Quando procurar um cirurgião oncológico De forma objetiva, algumas situações costumam justificar avaliação com cirurgião oncológico:
O médico trata, a natureza cura: o que Hipócrates significa na medicina moderna

O que a frase de Hipócrates realmente significa na Medicina moderna. Uma frase escrita há mais de dois mil anos continua definindo a Medicina “O médico trata. A Natureza cura.” Essa frase, atribuída a Hipócrates, atravessou séculos e permanece surpreendentemente atual. Em uma época em que a tecnologia médica avança rapidamente, com cirurgias minimamente invasivas, exames sofisticados e medicamentos altamente específicos, essa afirmação pode parecer simples demais. Mas ela revela um dos princípios mais profundos da Medicina. O corpo humano não é uma máquina passiva que depende exclusivamente de intervenções externas. Ele é um sistema biológico extraordinariamente complexo, dotado de mecanismos de adaptação, defesa e reparo. Todos os dias, silenciosamente, o organismo trabalha para manter o equilíbrio interno.Combate infecções, regenera tecidos, ajusta hormônios, regula metabolismo e tenta preservar a saúde diante de inúmeros desafios. A Medicina moderna não substitui essa capacidade. Ela a compreende, protege e potencializa. Quando tratamos um paciente, não estamos apenas prescrevendo medicamentos ou realizando procedimentos. Estamos criando as condições para que o próprio organismo recupere seu equilíbrio. Talvez seja exatamente por isso que essa frase de Hipócrates continue tão atual. Porque, no fundo, ela nos lembra de algo essencial: A verdadeira cura acontece quando ciência e biologia trabalham juntas. Hipócrates viveu aproximadamente entre 460 e 370 a.C., em uma época em que a Medicina começava a se afastar das explicações mágicas e religiosas para as doenças. Ele defendia algo revolucionário para sua época: as doenças não eram castigos divinos, mas processos naturais do corpo humano. E, mais importante ainda, acreditava que o organismo possuía uma força interna de equilíbrio, aquilo que ele chamava de “vis medicatrix naturae”, ou seja, a força curativa da natureza. Essa ideia permanece fundamental na Medicina moderna. Significa reconhecer que: Quando um médico trata um paciente, na verdade ele está criando condições para que o próprio organismo recupere sua saúde. A ciência moderna descreve hoje inúmeros mecanismos que demonstram essa capacidade natural de autorregulação do organismo. Alguns exemplos incluem: O sistema imunológico reconhece, combate e elimina agentes invasores diariamente.Sem ele, infecções simples poderiam ser fatais. Vacinas, medicamentos e tratamentos médicos ajudam, mas quem realmente realiza o trabalho final de defesa é o próprio organismo. Quando ocorre um corte na pele, o corpo inicia imediatamente um complexo processo biológico envolvendo inflamação, regeneração celular e remodelação tecidual. Nenhum médico “cria” a cicatrização. O médico limpa a ferida, protege, orienta, e o corpo faz o restante. O organismo regula constantemente níveis de glicose, pressão arterial, temperatura corporal e inúmeros outros parâmetros vitais. Essa capacidade de manter o equilíbrio interno é chamada de homeostase, um dos pilares da fisiologia humana. Reconhecer a capacidade natural de cura do organismo não significa ignorar a importância da Medicina. Muito pelo contrário. Em muitas situações, os mecanismos naturais não são suficientes ou podem ser gravemente comprometidos. Infecções graves, câncer, doenças inflamatórias, distúrbios metabólicos e inúmeras outras condições exigem diagnóstico preciso e intervenção médica adequada. A Medicina moderna oferece recursos extraordinários: Esses recursos salvam vidas diariamente. Mas, mesmo nesses casos, o objetivo final continua sendo restaurar o equilíbrio do organismo. Na prática clínica, essa visão muda profundamente a forma como entendemos o cuidado com a saúde. O médico não é apenas alguém que prescreve medicamentos. Ele atua como alguém que: Em outras palavras, o médico ajuda o corpo a voltar ao seu estado natural de equilíbrio. Essa visão se torna especialmente importante quando falamos de doenças crônicas. Hoje sabemos que muitas das doenças mais comuns da sociedade moderna estão relacionadas ao estilo de vida. Entre elas: Nessas situações, medicamentos podem ser necessários. Mas frequentemente a verdadeira recuperação depende também de mudanças no estilo de vida. Entre os pilares fundamentais da saúde estão: Esses fatores influenciam profundamente os mecanismos naturais de regulação do organismo. Na prática da gastroenterologia e da coloproctologia, vemos diariamente como essa interação entre Medicina e natureza acontece. O intestino é um órgão extremamente complexo, que abriga trilhões de microrganismos formando a chamada microbiota intestinal. Essa microbiota participa de funções essenciais: Quando esse equilíbrio é alterado, podem surgir sintomas como: Em muitos casos, o tratamento envolve não apenas medicamentos, mas também restaurar o equilíbrio do ambiente intestinal. Isso pode incluir ajustes na alimentação, reposição de nutrientes e modulação da microbiota. Um ponto importante é evitar interpretações extremas dessa frase de Hipócrates. Valorizar os mecanismos naturais de cura não significa rejeitar a ciência ou os avanços da Medicina moderna. Pelo contrário. A Medicina contemporânea busca justamente compreender cada vez melhor como o organismo funciona, para intervir de forma mais precisa e eficaz. Tratamentos modernos são desenvolvidos com base em estudos científicos rigorosos. O objetivo não é substituir o corpo, mas trabalhar em harmonia com ele. Essa visão também nos lembra de algo essencial: saúde não é apenas ausência de doença. Saúde envolve equilíbrio. Envolve prevenir, acompanhar, orientar e cuidar. Muitas vezes, pequenas mudanças feitas no momento certo podem evitar problemas maiores no futuro. Por isso, consultas médicas regulares, acompanhamento adequado e orientação profissional são fundamentais. Embora o organismo tenha grande capacidade de adaptação, alguns sinais não devem ser ignorados. Procure avaliação médica se você apresentar: Esses sintomas podem ter diversas causas e precisam ser avaliados por um médico especialista. O diagnóstico correto é o primeiro passo para um tratamento eficaz. Talvez a melhor forma de compreender a frase de Hipócrates seja enxergá-la como uma parceria. A Medicina e a Natureza não competem entre si. Elas trabalham juntas. O médico investiga, orienta e intervém quando necessário. E o organismo, com sua extraordinária capacidade de adaptação, realiza o processo de recuperação. Quando essa parceria funciona bem, os resultados podem ser extraordinários. Depois de mais de duas décadas dedicadas à Medicina e ao cuidado de pacientes, uma certeza permanece clara: cada organismo é único. Por isso, o tratamento precisa ser individualizado, baseado em ciência, experiência clínica e atenção às necessidades de cada pessoa. A frase de Hipócrates nos lembra de algo fundamental: Aa Medicina não trata apenas doenças — ela cuida de pessoas. E cuidar de pessoas exige conhecimento, responsabilidade e também
Perimenopausa: o que é e quais os principais sintomas dessa fase
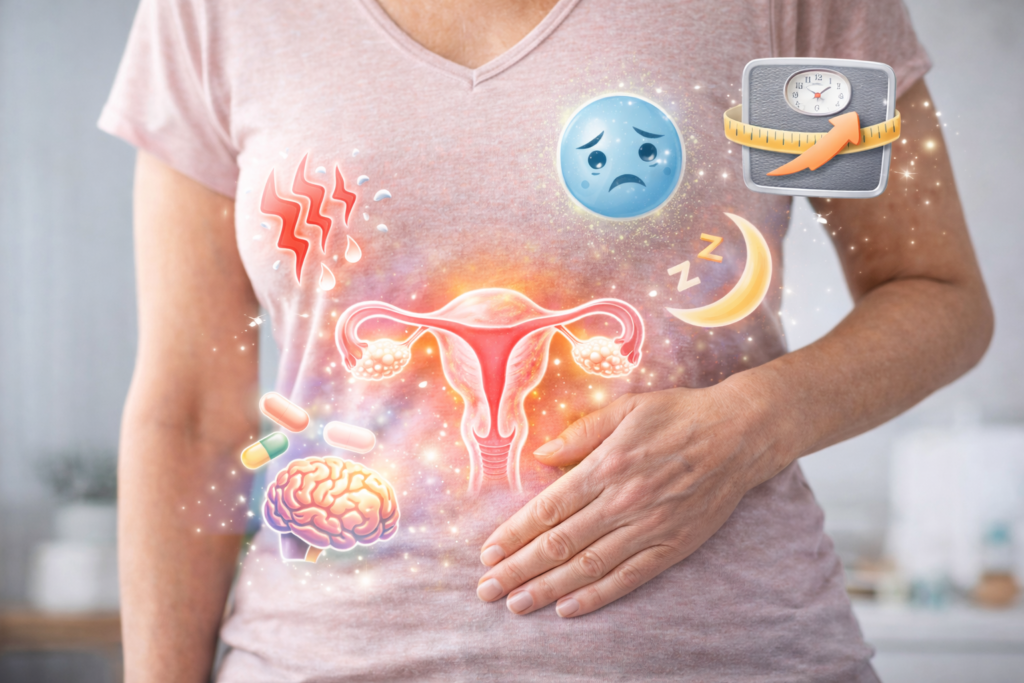
Muitas mulheres começam a perceber mudanças no corpo por volta dos 40 anos. Alterações no ciclo menstrual, dificuldade para dormir, ganho de peso inexplicável, oscilações de humor e queda de energia tornam-se mais frequentes. Com frequência, escutam que é “normal da idade”. No entanto, esses sintomas podem marcar o início da perimenopausa. A perimenopausa é uma fase de transição hormonal que antecede a menopausa e pode durar vários anos. Embora seja um processo fisiológico, isso não significa que precise ser vivido com sofrimento ou perda significativa de qualidade de vida. Neste artigo, explico o que é a perimenopausa, quais sintomas podem surgir, como ela impacta o metabolismo e o intestino e quando é importante buscar avaliação médica. O que é perimenopausa? A perimenopausa é o período de transição que antecede a menopausa, caracterizado por oscilações hormonais progressivas, principalmente na produção de estrogênio e progesterona pelos ovários. A menopausa é definida retrospectivamente após 12 meses consecutivos sem menstruação. Já a perimenopausa pode começar entre 4 e 10 anos antes da última menstruação. Nesse período, os ciclos podem se tornar: É importante destacar que os sintomas podem surgir mesmo antes de alterações menstruais evidentes. O que acontece hormonalmente nessa fase? A perimenopausa não é marcada por queda linear dos hormônios, mas por oscilações importantes e imprevisíveis. Podem ocorrer: Essas mudanças afetam múltiplos sistemas do organismo, incluindo: A intensidade e a combinação dos sintomas variam de mulher para mulher. Principais sintomas da perimenopausa 1. Irregularidade menstrual É um dos primeiros sinais. O ciclo pode se tornar imprevisível, com atrasos, encurtamentos, fluxo mais intenso ou escapes intermenstruais. 2. Ondas de calor Também chamadas de fogachos, são episódios súbitos de calor intenso, acompanhados de sudorese e, às vezes, palpitações. Podem ocorrer durante o dia ou à noite, prejudicando o sono. 3. Alterações do sono Insônia, sono fragmentado ou dificuldade para manter o sono são queixas frequentes. A privação crônica do sono pode agravar: 4. Oscilações de humor Ansiedade, irritabilidade, labilidade emocional e sintomas depressivos podem surgir nessa fase. As flutuações hormonais impactam neurotransmissores como serotonina e dopamina. 5. Ganho de peso e mudança na composição corporal Mesmo sem mudança significativa na alimentação, muitas mulheres relatam: A queda progressiva do estrogênio influencia a redistribuição da gordura corporal e a sensibilidade à insulina. 6. Alterações digestivas Durante a perimenopausa pode haver piora de sintomas como: A interação entre hormônios e microbiota intestinal, chamada de estroboloma, pode influenciar tanto o metabolismo do estrogênio quanto sintomas digestivos. A Síndrome do Intestino Irritável pode se intensificar nessa fase, especialmente em mulheres com predisposição. 7. Queda de libido e ressecamento vaginal A redução de estrogênio pode afetar a lubrificação vaginal e o desejo sexual, impactando a qualidade de vida e a autoestima. 8. Alterações cognitivas leves Muitas mulheres relatam: Embora geralmente transitórios, esses sintomas podem gerar insegurança. Perimenopausa é doença? Não. Trata-se de uma fase fisiológica da vida feminina. No entanto, os sintomas podem impactar significativamente o bem-estar físico, emocional e metabólico. Um erro comum é normalizar o sofrimento e não buscar orientação adequada. Perimenopausa e risco metabólico A redução progressiva do estrogênio está associada a: Essa fase exige atenção especial à saúde metabólica. A prevenção torna-se estratégica. Perimenopausa e saúde intestinal A relação entre hormônios e microbiota intestinal tem sido cada vez mais estudada. O chamado estroboloma é o conjunto de bactérias capazes de metabolizar estrogênios. Desequilíbrios na microbiota podem: Além disso, a constipação pode se tornar mais frequente nessa fase. A saúde intestinal passa a ser um pilar importante da abordagem global. Quando buscar avaliação médica? É recomendável procurar avaliação especializada se houver: Também é importante manter rastreamento adequado para condições como câncer colorretal, cuja incidência aumenta após os 45 anos. A perimenopausa é um momento estratégico para prevenção. Existe tratamento? O tratamento depende da intensidade dos sintomas e do perfil clínico da paciente. Pode envolver: Cada mulher vivencia a perimenopausa de forma única. Não existe protocolo universal. Perguntas Frequentes 1. Com que idade começa a perimenopausa?Geralmente entre 40 e 45 anos, mas pode variar. 2. É possível estar na perimenopausa mesmo menstruando?Sim. A presença de menstruação não exclui a transição hormonal. 3. Perimenopausa causa ganho de peso?Pode contribuir, especialmente por alterações hormonais e metabólicas. 4. Todos os sintomas exigem reposição hormonal?Não. A indicação é individualizada e depende de avaliação médica. 5. A perimenopausa afeta o intestino?Pode influenciar o trânsito intestinal e a microbiota, impactando sintomas digestivos. Conclusão A perimenopausa é uma fase de transição hormonal que pode trazer mudanças significativas físicas, emocionais e metabólicas. Não é uma doença, mas também não precisa ser vivida com sofrimento silencioso. Com avaliação adequada, é possível: Avaliação individualizada faz diferença Na Waken Clínica, a abordagem da perimenopausa considera não apenas hormônios, mas também metabolismo, composição corporal, saúde intestinal e qualidade de vida. Cada fase da vida feminina merece atenção estratégica. Se você percebe mudanças no seu corpo e deseja compreender o que está acontecendo de forma técnica, ética e personalizada, agende sua consulta. Prevenir é sempre mais inteligente do que remediar. Referências Científicas
Microbiota intestinal: como ela influencia sua digestão e imunidade

Nos últimos anos, a microbiota intestinal deixou de ser um tema restrito à pesquisa científica e passou a ocupar o centro das discussões sobre saúde digestiva, imunidade e equilíbrio metabólico. Mas afinal, o que é a microbiota intestinal?E por que ela pode influenciar tanto a digestão quanto a resposta imunológica? A ciência já demonstra que o intestino não é apenas um órgão digestivo. Ele atua como um verdadeiro centro regulador do organismo, e a qualidade da microbiota exerce papel decisivo nesse processo. Neste artigo, explico de forma clara e baseada em evidências científicas como a microbiota atua, o que pode desequilibrá-la e quando é necessário buscar avaliação especializada. O que é microbiota intestinal? A microbiota intestinal é o conjunto de trilhões de microrganismos que habitam o trato gastrointestinal, principalmente o cólon. Inclui: Durante muito tempo utilizou-se o termo “flora intestinal”, mas hoje sabemos que não se trata de plantas, e sim de um ecossistema complexo e altamente dinâmico. Cada pessoa possui uma composição única de microbiota, influenciada por: Esse conjunto de microrganismos não é invasor. Pelo contrário, desempenha funções essenciais para a saúde. Microbiota e digestão: qual é a relação? A digestão não depende apenas do ácido gástrico e das enzimas pancreáticas. Grande parte da fermentação e do aproveitamento de nutrientes ocorre graças à ação das bactérias intestinais. A microbiota participa de diferentes processos: 1. Fermentação de fibras Fibras alimentares não digeríveis são fermentadas pelas bactérias do cólon, produzindo ácidos graxos de cadeia curta, como: Esses compostos: O butirato, em especial, é fundamental para a saúde do cólon. 2. Regulação da motilidade intestinal Uma microbiota equilibrada contribui para um trânsito intestinal adequado. Desequilíbrios podem estar associados tanto à constipação quanto à diarreia, como ocorre na Síndrome do Intestino Irritável. 3. Digestão de carboidratos complexos Alguns carboidratos fermentáveis, conhecidos como FODMAPs, dependem da microbiota para metabolização. Quando há desequilíbrio, pode ocorrer excesso de fermentação, levando a: Microbiota e imunidade: conexão direta Cerca de 70% das células do sistema imunológico estão associadas ao trato gastrointestinal. O intestino é a maior interface entre o organismo e o meio externo. Tudo o que ingerimos passa por ele. A microbiota saudável exerce papel essencial em diferentes mecanismos: 1. Treinamento do sistema imune Desde a infância, o contato com microrganismos auxilia o sistema imunológico a distinguir entre: Desequilíbrios precoces podem aumentar o risco de doenças autoimunes e alergias. 2. Proteção contra patógenos Uma microbiota equilibrada compete por espaço e nutrientes com microrganismos potencialmente nocivos, dificultando sua proliferação. Esse mecanismo é chamado de resistência à colonização. 3. Controle da inflamação sistêmica Alterações na microbiota podem aumentar a permeabilidade intestinal, fenômeno conhecido como leaky gut. Isso permite a passagem de endotoxinas bacterianas para a circulação, contribuindo para inflamação sistêmica de baixo grau. Esse processo tem sido associado a: O que causa desequilíbrio da microbiota, disbiose? A disbiose é o desequilíbrio qualitativo ou quantitativo da microbiota. Pode ser causada por: A disbiose pode se manifestar com: Microbiota e doenças digestivas A literatura científica demonstra associação entre alterações da microbiota e diversas condições, incluindo: Embora nem sempre seja a causa única, a microbiota frequentemente participa da fisiopatologia dessas condições. Microbiota e prevenção do câncer colorretal O equilíbrio da microbiota também parece influenciar o risco de desenvolvimento de tumores colorretais. Alterações na produção de metabólitos bacterianos podem impactar a integridade da mucosa e o ambiente inflamatório local. O câncer colorretal é multifatorial, mas a qualidade da dieta e o equilíbrio microbiano exercem papel relevante na prevenção. Probióticos resolvem tudo? Não. Probióticos são cepas específicas de microrganismos que, quando administradas em quantidade adequada, podem trazer benefícios. No entanto: A escolha deve ser individualizada e baseada na condição clínica. Como avaliar a saúde da microbiota? Não existe um único exame padrão ouro que determine microbiota saudável. A avaliação envolve: O tratamento não deve se basear apenas em modulação empírica, mas na compreensão do contexto clínico global. Como melhorar a microbiota de forma segura? As principais estratégias incluem: Em alguns casos, pode ser indicada: Cada paciente exige abordagem personalizada. Quando buscar avaliação médica? Considere procurar avaliação especializada se houver: A microbiota não deve ser tratada com fórmulas prontas ou modismos. É necessário compreender o contexto biológico individual. Perguntas Frequentes 1. O que é disbiose intestinal?É o desequilíbrio da microbiota intestinal, podendo envolver redução de bactérias benéficas ou aumento de microrganismos potencialmente prejudiciais. 2. Todo mundo precisa tomar probiótico?Não. A indicação depende do quadro clínico. 3. Microbiota influencia a imunidade?Sim. Grande parte do sistema imunológico está associada ao intestino. 4. Microbiota pode influenciar o ganho de peso?Alterações na composição bacteriana podem impactar o metabolismo energético e a inflamação, influenciando o peso corporal. 5. É possível restaurar a microbiota?Em muitos casos, sim, com estratégias adequadas e individualizadas. Conclusão A microbiota intestinal não é um detalhe da saúde digestiva. Ela é um dos pilares da digestão eficiente, da integridade intestinal e da regulação imunológica. Desequilíbrios podem impactar não apenas o intestino, mas todo o organismo. Se você apresenta sintomas persistentes ou já tentou diversas abordagens sem melhora consistente, talvez o próximo passo não seja mais um suplemento, mas uma avaliação especializada. Avaliação personalizada faz diferença Na Waken Clínica, a investigação da saúde intestinal é realizada de forma integrada, considerando microbiota, alimentação, metabolismo e sintomas individuais. Modular a microbiota exige estratégia e acompanhamento adequado. Agende sua consulta e compreenda como seu intestino pode estar influenciando sua digestão e sua imunidade. Referências Científicas
Não consigo evacuar: causas possíveis e quando buscar ajuda médica

A sensação de “não consigo evacuar” é mais comum do que muitas pessoas imaginam e, ao mesmo tempo, profundamente desconfortável e angustiante. O intestino preso impacta a qualidade de vida, o humor, a produtividade e até a autoestima. Há pacientes que deixam de viajar, evitam compromissos sociais ou passam a depender de laxantes para conseguir evacuar. Apesar disso, a constipação ainda é frequentemente minimizada. É importante deixar claro: intestino preso persistente não é normal. Trata-se de um sintoma. E sintomas precisam ser compreendidos. Neste artigo, explico de forma clara e baseada em evidências científicas as principais causas da dificuldade para evacuar, quando é necessário investigar e por que o tratamento adequado começa com um diagnóstico preciso. O que é considerado constipação intestinal? Muitas pessoas acreditam que só está constipada quem evacua menos de três vezes por semana. Esse é apenas um dos critérios. De acordo com os critérios diagnósticos internacionais de Roma IV, considera-se constipação quando, por pelo menos três meses, estão presentes dois ou mais dos seguintes sintomas: Além disso, os sintomas não devem ser explicados exclusivamente por episódios de diarreia predominante. A constipação pode ser classificada como: Identificar corretamente o tipo é fundamental para definir o tratamento. Por que o intestino pode “travar”?A evacuação é um processo complexo que envolve: Qualquer alteração nesses mecanismos pode gerar a sensação de não conseguir evacuar. Principais causas da dificuldade para evacuar 1. Constipação funcional, intestino de trânsito lento É a causa mais comum. O cólon apresenta redução na velocidade de propulsão das fezes, favorecendo maior absorção de água e endurecimento do bolo fecal. Pode estar associada a: Embora seja chamada de funcional, isso não significa que seja simples ou trivial. Muitos pacientes necessitam de estratégia terapêutica estruturada. 2. Síndrome do Intestino Irritável com constipação, SII-C A Síndrome do Intestino Irritável com predomínio de constipação é um distúrbio do eixo intestino cérebro. Além da dificuldade para evacuar, podem ocorrer: Trata-se de um quadro funcional, mas com impacto significativo na qualidade de vida e forte influência emocional e neuroendócrina. O tratamento envolve abordagem integrada, não apenas fibras ou laxantes. 3. Disfunção do assoalho pélvico, dissinergia evacuatória Em muitos pacientes, especialmente mulheres após partos ou pessoas com histórico de cirurgias pélvicas, o problema não é o intestino lento, mas a coordenação muscular inadequada. Durante a evacuação, o esfíncter anal deveria relaxar. Na dissinergia evacuatória ocorre contração paradoxal ou relaxamento insuficiente. O paciente realiza esforço, mas não consegue eliminar as fezes adequadamente. O diagnóstico pode envolver: O tratamento é realizado com fisioterapia pélvica especializada e biofeedback. 4. Uso de medicamentos Diversos medicamentos interferem na motilidade intestinal, entre eles: Em idosos e pacientes polimedicados, essa causa é bastante relevante e frequentemente subestimada. 5. Alterações hormonais e metabólicas Condições como: podem reduzir a motilidade intestinal. Nesses casos, tratar apenas o sintoma intestinal não é suficiente. É necessário corrigir a causa de base. 6. Doenças estruturais do intestino Quando a constipação é recente, progressiva ou associada a sinais de alerta, é fundamental excluir doenças orgânicas. Entre elas: O câncer colorretal pode se manifestar como alteração recente do hábito intestinal, especialmente após os 45 a 50 anos. Por isso, a avaliação médica não deve ser adiada quando há mudança no padrão habitual. Sinais de alerta que exigem investigação imediata Procure avaliação especializada se houver: Nessas situações, exames como colonoscopia podem ser indicados. O risco do uso frequente de laxantes É comum que o paciente tente resolver o problema sozinho. Laxantes estimulantes podem trazer alívio imediato, mas o uso contínuo pode: O tratamento adequado depende da identificação da causa. Nem todo intestino preso melhora com aumento de fibras. Em alguns casos, o excesso pode intensificar a distensão abdominal. Como é feita a avaliação especializada? A consulta envolve: Podem ser indicados: O objetivo não é apenas aliviar o sintoma, mas compreender o mecanismo envolvido. Existe tratamento definitivo? Depende da causa. O tratamento pode envolver: Quando o diagnóstico é correto, a resposta terapêutica tende a ser mais eficaz e duradoura. Quando buscar ajuda médica? Considere avaliação especializada se você: Constipação não é apenas um incômodo. É um sinal clínico. Perguntas Frequentes 1. Quantos dias sem evacuar é considerado preocupante?Mais importante que o número de dias é o desconforto associado. Se houver dor, esforço intenso ou sinais de alerta, é recomendável avaliação médica. 2. Intestino preso pode causar hemorroida?Sim. O esforço repetido aumenta a pressão no canal anal e pode contribuir para doença hemorroidária. 3. Posso usar laxante todos os dias?O uso contínuo sem orientação médica não é recomendado. O ideal é identificar a causa da constipação antes de instituir qualquer tratamento prolongado. 4. Intestino preso pode ser câncer?Na maioria dos casos, não. No entanto, alteração recente do hábito intestinal, especialmente após os 45 anos, deve ser investigada para excluir câncer colorretal. 5. Fibras sempre resolvem o problema?Não necessariamente. Em alguns pacientes, especialmente com disfunção evacuatória, o excesso de fibras pode piorar o desconforto. Conclusão Sentir que não consegue evacuar não deve ser normalizado. A constipação crônica é multifatorial e pode envolver alterações de motilidade, microbiota, coordenação muscular ou doenças estruturais. O tratamento eficaz começa com diagnóstico adequado. Se você convive com intestino preso persistente, talvez não falte fibra. Talvez falte investigação. Avaliação especializada faz diferença Na Waken Clínica, a abordagem é individualizada, baseada em evidências científicas e focada na identificação precisa da causa da constipação. A saúde intestinal é um dos pilares da saúde sistêmica. Agende uma consulta para entender o que pode estar interferindo no funcionamento adequado do seu intestino. Referências Científicas
Resoluções de saúde para o novo ano: 2026 começa com cuidado integral

O novo ano está chegando, e com ele, a tradicional lista de resoluções. Muitas vezes, as promessas de Ano Novo incluem mudar hábitos, perder peso ou melhorar a qualidade de vida. Mas, para que essas metas se tornem realidade, é preciso começar com o que realmente importa: o cuidado integral da saúde, com resoluções de saúde. Em vez de começar 2026 com promessas vazias, que tal estabelecer objetivos reais e alcançáveis para sua saúde? Em nossa jornada, sabemos que cuidar de si é muito mais do que alcançar um número na balança ou seguir dietas restritivas. A verdadeira transformação começa com pequenas mudanças sustentáveis, aliadas a um planejamento personalizado e à orientação de profissionais capacitados. Neste artigo, vamos compartilhar com você algumas resoluções de saúde que podem ser a chave para um 2026 mais equilibrado e com mais qualidade de vida, sem frustrações ou pressões externas. 1. Focar na saúde intestinal Nosso intestino é um dos maiores responsáveis pelo nosso bem-estar físico e emocional. A próxima resolução saudável deve ser começar o ano com o cuidado da saúde digestiva. Isso inclui manter uma alimentação balanceada, hidratação adequada, além de consultas regulares para monitorar possíveis desequilíbrios. Na Waken Clínica, acreditamos que cuidar do intestino é cuidar do todo. Se você deseja fazer um reequilíbrio intestinal, comece com o acompanhamento de um especialista, que vai analisar sua situação clínica integralmente e ajudar a criar um plano de tratamento personalizado, com base nas suas necessidades e nos seu objetivos. 2. Praticar atividade física regular e com orientação A prática de exercícios não só traz benefícios para o corpo, mas também para a mente. Em 2026, adote a resolução de praticar atividades físicas regulares, de preferência com a orientação de um profissional que compreenda suas necessidades e limitações. A atividade física estimula o intestino, melhora a digestão e contribui para a saúde mental, reduzindo o estresse e a ansiedade. Além disso, ela fortalece o sistema imunológico, o que é essencial para manter-se saudável ao longo de todo o ano. 3. Acompanhar sua saúde hormonal e metabólica Com o avanço da medicina e o aumento das ferramentas de acompanhamento, é cada vez mais possível monitorar sua saúde hormonal e metabólica ao longo do ano. Para 2026, estabeleça a meta de realizar exames preventivos, como a dosagem de vitaminas, eletrólitos, minerais, hormônios, para identificar possíveis desequilíbrios que possam impactar sua saúde intestinal, emocional e física. Na Waken Clínica, nossos especialistas em Gastrocirurgia, Coloproctologia, Nutrologia, Ginecologia e Nutrição podem lhe ajudar a criar um plano para monitorar sua saúde e melhorar seu bem-estar, sempre com foco em resultados duradouros. 4. Investir em saúde emocional e mental A saúde emocional é essencial para a saúde física. Em 2026, reserve um tempo para cuidar de sua mente. Isso pode incluir práticas como meditação, ioga, terapia ou até mesmo a adoção de novos hobbies que tragam prazer. O bem-estar emocional reflete diretamente na saúde intestinal e na qualidade do sono, além de reduzir o estresse e a ansiedade. Saiba escolher os “nãos” e os “sims” que priorizem SEUS desejos e necessidades. 5. Buscar um cuidado integral com especialistas qualificados Por último, a melhor resolução de todas é buscar um cuidado integrado e personalizado, com o acompanhamento de especialistas qualificados. Em 2026, adote a resolução de investir em consultas periódicas e não apenas quando algum sintoma surgir. A prevenção é sempre o melhor caminho para um futuro saudável. Comece o ano de 2026 com um plano de saúde que vá além das promessas tradicionais. Na Waken Clínica, oferecemos o cuidado integral que você merece, com uma equipe multidisciplinar, equipamentos de ponta e um acompanhamento personalizado para cada paciente. Se você deseja um ano novo com mais saúde, equilíbrio e qualidade de vida, agende uma avaliação conosco! Entre agora mesmo em contato com o nosso time. Feliz Natal e um excelente ano novo para você e todos que ama!
Prisão de ventre: o que pode causar e como aliviar de forma segura

Falar sobre “prisão de ventre” ainda é, para muitos, um tabu. Mas o fato é que o funcionamento intestinal diz muito sobre nossa saúde, e ignorar sinais de alerta pode significar deixar de diagnosticar condições que vão muito além do desconforto. A constipação intestinal (ou “intestino preso”) é um dos sintomas mais comuns nos consultórios de Coloproctologia e Nutrologia. Estima-se que até 20% da população mundial sofra com o problema, sendo mais frequente em mulheres, idosos e pessoas com hábitos de vida sedentários. Na Waken Clínica, onde associamos a experiência médica de mais de 25 anos em Cirurgia do Aparelho Digestório, Coloproctologia e Nutrologia a uma abordagem humana e individualizada, tratamos a constipação não como um simples sintoma, mas como um sinal de desequilíbrio global do organismo. O que é “prisão de ventre”, afinal? “Prisão de ventre” é caracterizada pela dificuldade ou baixa frequência para evacuar, fezes endurecidas, sensação de evacuação incompleta ou necessidade de esforço excessivo. Do ponto de vista médico, considera-se constipação quando há menos de três evacuações por semana, embora o padrão intestinal saudável varie de pessoa para pessoa. O que realmente importa é a mudança no ritmo intestinal habitual e a presença de desconforto. Quando o intestino deixa de funcionar como antes, seja por lentidão, dor, gases ou sensação de “entupimento”, é hora de investigar. Principais causas da “prisão de ventre” A constipação raramente tem uma única causa. Ela resulta de uma soma de fatores que envolvem o intestino, o metabolismo, o estilo de vida e até o estado emocional. 1. Dieta pobre em fibras Alimentos ultraprocessados, baixo consumo de frutas, verduras e cereais integrais reduzem o volume e a maciez das fezes, dificultando a evacuação. 2. Baixa ingestão de líquidos Sem água suficiente, o intestino absorve mais líquido das fezes, tornando-as duras e ressecadas.Um erro comum é aumentar o consumo de fibras sem hidratar adequadamente — o que pode piorar a constipação. 3. Sedentarismo A movimentação corporal estimula os movimentos peristálticos (contrações que empurram o bolo fecal).A falta de atividade física desacelera esse processo. 4. Uso de medicamentos Diversas medicações podem alterar o trânsito intestinal, entre elas: 5. Alterações hormonais e metabólicas Distúrbios como hipotireoidismo, diabetes, menopausa e gestação podem influenciar diretamente na motilidade intestinal. 6. Disfunções do assoalho pélvico Alguns pacientes têm dificuldade de coordenar os músculos responsáveis pela evacuação — o que chamamos de disfunção evacuatória.Nesses casos, mesmo com fezes normais, há esforço, dor, sensação de evacuação incompleta ou necessidade de manipulação do períneo para evacuar. 7. Estresse e ansiedade O intestino é altamente sensível às emoções.O eixo intestino-cérebro explica por que situações de tensão, medo ou tristeza alteram o ritmo intestinal. Quando a “prisão de ventre” precisa de avaliação médica Nem toda constipação é “funcional” ou passageira.Sinais de alerta que devem motivar avaliação médica imediata incluem: Esses sinais podem indicar doenças orgânicas do intestino, como pólipos, estenoses, doença inflamatória intestinal ou tumores. Na Waken Clínica, a investigação é feita com abordagem integrada, que pode incluir exame proctológico, exames laboratoriais, colonoscopia, estudos de trânsito colônico e avaliação funcional do assoalho pélvico, conforme cada caso. Como aliviar e tratar a “prisão de ventre” de forma segura Não existe uma “receita única” para regular o intestino.O tratamento deve ser personalizado, considerando causas, hábitos e condições associadas. 1. Ajustes alimentares Uma dieta rica em fibras solúveis e insolúveis é essencial.Boas fontes incluem: aveia, linhaça, chia, Psyllium, frutas com casca, legumes e verduras folhosas. Mas atenção: o aumento do consumo de fibras deve ser gradual e sempre acompanhado de boa hidratação (1,5 a 2 litros de água/dia, em média). 2. Hidratação adequada Água é o melhor “laxante natural” que existe.O ideal é distribuir o consumo ao longo do dia e não depender apenas de sucos, café ou chás. 3. Rotina intestinal Evacuar é um reflexo que precisa de estímulo e regularidade.Criar o hábito de ir ao banheiro após as principais refeições e respeitar o reflexo evacuatório faz diferença. 4. Atividade física Movimentar o corpo estimula a motilidade intestinal.Caminhadas, pilates, ioga e exercícios de fortalecimento do “core” ajudam muito na evacuação. 5. Treinamento e fisioterapia pélvica Nos casos de constipação por disfunção do assoalho pélvico, o treinamento muscular supervisionado e a biofeedbackterapia são fundamentais para restaurar o controle evacuatório. 6. Suplementação e nutracêuticos Em alguns pacientes, indicamos magnésio, fibras prebióticas, probióticos específicos e ácidos graxos de cadeia curta — sempre com avaliação médica.Esses recursos auxiliam na modulação da microbiota intestinal e na melhora do trânsito. 7. Uso criterioso de laxantes O uso contínuo e sem orientação de laxantes irritantes (como bisacodil ou sene) pode prejudicar o funcionamento natural do intestino.Quando há necessidade de uso, optamos por laxantes osmóticos (como macrogol ou lactulose), em dose e tempo controlados. Abordagem integrada: tratar a causa, não só o sintoma A constipação é frequentemente um reflexo de um desequilíbrio metabólico, nutricional ou emocional.Por isso, a atuação conjunta entre Coloproctologia e Nutrologia permite um tratamento completo e duradouro. Na Waken Clínica, avaliamos hábitos alimentares, composição corporal, microbiota intestinal, fatores hormonais e emocionais para construir um plano terapêutico individualizado, que realmente devolva o bem-estar e o equilíbrio intestinal. Mais do que “soltar o intestino”, o objetivo é reeducar o organismo, reconstruir o ritmo natural e devolver qualidade de vida. Afinal, ninguém “enfezado” fica feliz. Prevenção: pequenas mudanças, grandes resultados Manter o intestino saudável é uma construção diária.Alguns hábitos simples ajudam a prevenir a constipação: Conclusão Falar sobre “prisão de ventre é falar sobre saúde, física e emocional.Não há vergonha em buscar ajuda para algo que afeta tanta gente, interfere na disposição, no humor e até na autoestima. Com uma avaliação cuidadosa e abordagem integrada, é possível regular o intestino de forma natural, eficiente e duradoura, sem depender de medicamentos contínuos e sem riscos. Na Waken Clínica, acreditamos que cuidar do intestino é cuidar do todo: corpo, mente e bem-estar. Entre em contato conosco e conheça os nossos tratamentos personalizados. Referências científicas

